Aviso importante: Puede que nada más leer el título, o en algún momento de la lectura del artículo, sientas el irrefrenable deseo de informarme de que las estatinas son malas. A fin de facilitarte eso, toma esta referencia que muestra que las estatinas podrían envejecer las células madre. El autor es fan de SENS, Aubrey de Grey y toda esa gente del anti-aging y ve el envejecimiento como el factor de riesgo de todo lo malo para tu salud, así que seguro que eso le asusta. También podrías enlazar esto, incluso si no conoces si su método es más legítimo que el de otros estudios que dan resultados contrarios. Lo de 30 años de medicina basada en hebidensia dando 4 días más de vida es muy pegadizo. En general, cualquier googleo de “statins big pharma evil” debería darte material con el que continuar si no estás satisfecho con estas dos.
Trigger warning: Entrada que toca temas de nutrición y epidemiología. Usa referencias de ese oscuro ámbito .
Aviso importante para todo el mundo: No soy médico, solo estudiante de biología con tiempo libre debido a un reciente problema de salud interrumpiendo sus estudios, curiosidad y ánimo por entradas como la presente. Consulte a su médico de familia o chamán antes de hacer ningún cambio en su dieta, estilo de vida, o régimen de pastillitas.
«To kill an error is as good a service as, and sometimes even better than, the establishing of a new truth or fact.»- Charles Darwin
Suelo bloguear sobre cosas que considero interesantes en el ámbito científico pero ignoradas por el público, temas con polémica o mucha diferencia entre consenso científico y el consenso de la calle (o de otros blogs en internet). Esta entrada es una de esas últimas. Curioseando papers de genómica encontré que se dice lo contrario a lo que leo entre gente aficionada(y no tan aficionada) en distintos sitios webs, lo cual captó mi interés. Tiré del hilo y miré papers, citas de citas, discusiones, y esta recopilación es el resultado: el mito del mito del colesterol.
Creo que fue Krugman el que dijo que los intelectuales en general están tan alejados de la ortodoxia económica que uno podía hacerse pasar por un inconformista, alguien a quien le gusta llevar la contraria, simplemente citando líneas de un libro de texto. Parece que en este rincón de la fisiología humana estamos como en la economía, así que mi explicación inicial no se distanciará mucho de los esquemas simplificados típicos de los libros de texto de medicina.
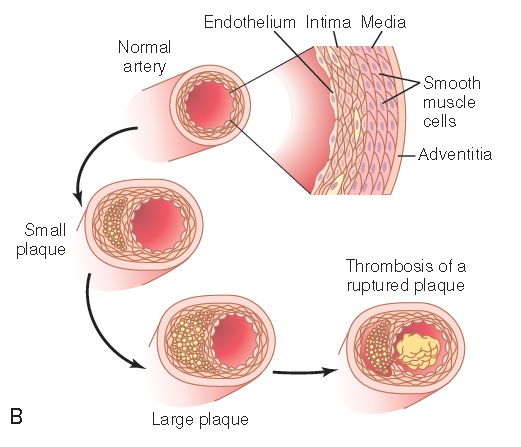
El corazón bombea sangre[cita requerida]y esta es transportada por las arterias al resto del cuerpo. Por desgracia, las paredes de los vasos sanguíneos no son irrompibles[cita requerida] y acaban sufriendo lesiones a través de las cuales se filtran monocitos (un tipo de glóbulo blanco) a la zona íntima de la membrana arterial. Tras ello, se diferencian a macrófagos y proceden a secretar factores inflamatorios y de crecimiento que afectan al músculo liso 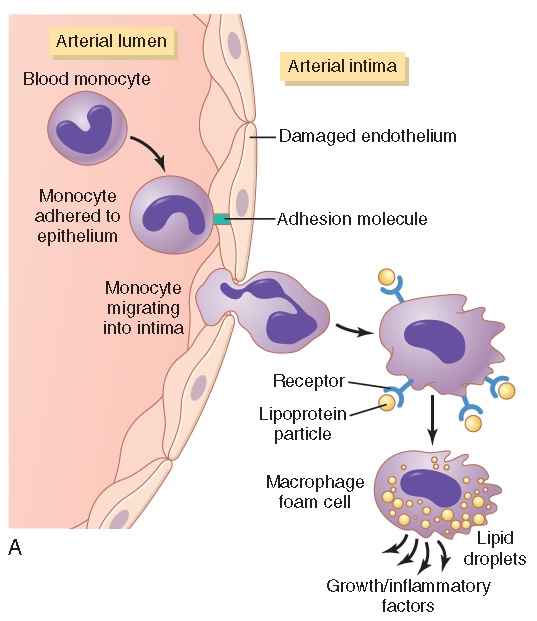 circundante, y a hincharse de más y más gotas lípidicas(tanto que en el estadio tardío de este proceso se las describe como foam cells o «células espumosas»). Más macrófagos son enviados hacia los depósitos lipídicos en la pared arterial, y esto conduce a un círculo vicioso. En principio esto resulta en un endurecimiento de la pared arterial, produciendo el común
circundante, y a hincharse de más y más gotas lípidicas(tanto que en el estadio tardío de este proceso se las describe como foam cells o «células espumosas»). Más macrófagos son enviados hacia los depósitos lipídicos en la pared arterial, y esto conduce a un círculo vicioso. En principio esto resulta en un endurecimiento de la pared arterial, produciendo el común
incremento de presión sistólica y por tanto más presión sanguínea en general, pero con el tiempo el problema puede agravarse tanto que el vaso se rompe o es obstruido.
Aquí es donde entran los lípidos sanguíneos, o más bien las lipoproteínas que los transportan por la sangre y actúan como «reserva» adicional al intracelular de cada célula del cuerpo. Hay varios tipos, como puedes ver en la imagen:
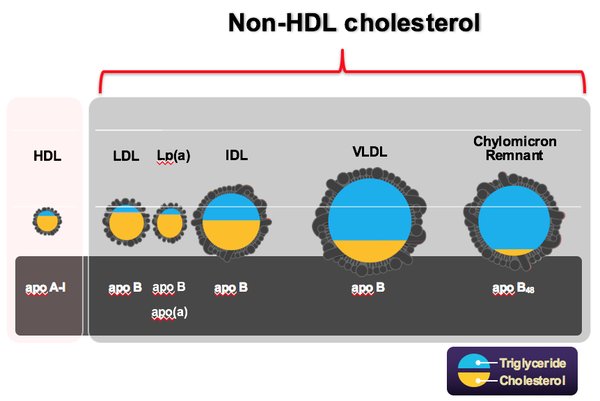
Sin embargo, en este repaso simplón nos limitaremos a que el HDL es el entendido como colesterol «bueno», que recoge el colesterol de las células y también de las placas donde se acumula; y el LDL, o colesterol «malo», como un componente necesario para el transporte al depositar el colesterol en las células tras ser captado mediante endocitosis, pero que en exceso(cómo definir «exceso» es tema posterior) y oxidado contribuye a la formación de las placas arterioescleróticas cosa mala:
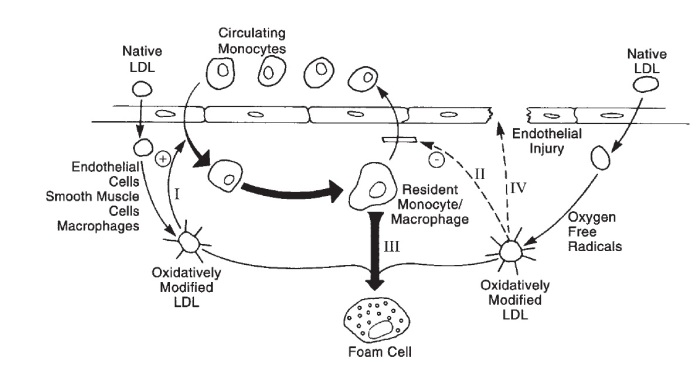
Los lectores indignados ante la falta de colorines en esta ilustración son invitados a darle color en Paint y dejar su obra de arte en los comentarios. De merecerlo, sustituirá a esta imagen.
Lo importante aquí es que generalmente se entiende el LDL como causa necesaria pero no suficiente para la formación de placa arteroesclerótica. De igual modo que el agua es necesaria para que un terremoto dé un tsunami pero distintas poblaciones costeras pueden estar más o menos preparadas para prevenir su destrucción, el resto de factores de riesgo (fumar, falta de ejercicio, obesidad, diabetes, alta presión sanguínea, inflamación, etc.) aceleran el problema y agravan sus consecuencias.
El mito del colesterol
El problema de enfrentarse al mito del colesterol es que la gente contraria a la hipótesis descrita en la primera sección es un grupo heterogéneo. Algunos niegan el proceso que acabo de describir por completo con argumentos moleculares o fisiológicos, otros hablan de observaciones de poblaciones con tal nivel de colesterol sin arteroesclerosis grave, otros aceptan el proceso pero considerar el colesterol poco importante comparado con los procesos de inflamación, etc. He hecho una lista de elementos que iré analizando uno a uno, y explicaré por qué incluso unidas no me parece que forman un cuadro convincente:
-No hay correlación entre colesterol y cardiopatías
-Grasas saturadas y colesterol en la dieta no predicen riesgo de cardiopatías
-Hay correlación, pero esta no es causal
-Otros factores de riesgo son más importantes: inflamación, ejercicio, salud pública, etc.
-Lo importante es el tamaño de partícula y no el LDL en sí
-Los niveles de colesterol “naturales” son muy altos, más de lo que hoy consideramos sano, y es improbable que la evolución dejase pasar de ser tan arriesgado para la salud
-Estudio Noruego HUNT2
-Problemas asociados a tenerlo bajo
-La mitad de los hospitalizados por problemas de corazón no tienen colesterol alto
-Ravnskov et. al mostró que en los mayores no hay asociación entre colesterol y mortalidad en ancianos/ Es distinto en mayores
-La hipótesis del colesterol es enteramente una campaña de marketing para vender estatinas
-Las estatinas hacen más mal que bien
Intentaré evitar los strawmen en esta entrada, así que estoy dispuesto a prestar atención a cualquier corrección o adición a la lista que podáis dejar en los comentarios. Como la entrada es larga, cada respuesta larga tiene un resumen corto en negrita, después del «veredicto» en negrita y cursiva.
Finalmente, aviso: a lo largo de la revisión pareceré ir saltando entre medidas de HDL, LDL, todo-colesterol-no-HDL y resultados como mortalidad, enfermedad coronaria, infarto de miocardio, etc. No puedo hacer más que pedir disculpas y asegurar que tendré cuidado de dejar claro de cuál hablo en cada momento, pero la hetereogeneicidad de los estudios citados no me dejaba otra opción.

-No hay correlación entre colesterol y cardiopatías: Falso
Resumen: El estudio más grande que he encontrado con N=más de un millón dice que tararí.
El estudio más grande que he podido encontrar, Peters et. al (2016) analiza 97 cohortes y más de un milllón de individuos. Encuentra que aquellos en la categoría más alta de colesterol total en sangre tienen un riesgo relativo de 1.77(hombres) y 1.55(mujeres) de tener enfermedad coronaria. Entre otros hallazgos, no encuentran un efecto significativo del colesterol en sangre para los infartos cerebrales, y atribuyen un tercio de la enfermedad coronaria y 2.6 millones de muertes anuales (el 4.5% mundial) a los niveles elevados de colesterol. Eso será importante más adelante.
Nótese que los resultados son heterogéneos, mostrando estudios que estiman entre 0.47 y 9.78 (¡menos de la mitad y casi diez veces más riesgo!) en mujeres, y resultados no tan variables pero igualmente destacables en hombres (0.93-3.77.) Como viene siendo habitual en este campo, un estudio aislado puede engañar mucho, y discutirle los resultados a los autores conllevaría discutir cómo dan peso a la calidad de cada estudio para sacar su estimación final.
-Grasas saturadas y colesterol en la dieta no predicen riesgo de cardiopatías: depende, probablemente verdadero
Resumen: Efectivamente la grasa saturada en la dieta no está asociada a complicaciones cardiovasculares (en parte porque es perfectamente posible sustituirlas por algo todavía peor) y el colesterol en la dieta tampoco, debido a que hay factores mucho más importantes para explicar la varianza en colesterol sanguíneo.
Esta es la parte en la que la “narrativa original” parece hoy haberse equivocado. Tras décadas de recomendar reducir las grasas saturadas y el colesterol de la dieta, una revisión sistemática encontró que las grasas saturadas en la dieta no están asociadas a mortalidad(ni general ni cardiovascular) y otra encontró resultados inconcluyentes en la asociación entre el colesterol de la dieta y la enfermedad cardiovascular. Los recientes meta-análisis del BMJ ya directamente denuncian que la mejor evidencia de la que disponemos contradice la prudencia excesiva con las grasas saturadas de las recomendaciones oficiales.
De estos destacaría que el primero simplemente encontraba que sustituir las grasas saturadas por cualquier cosa puede significar riesgos iguales o peores. En el ejemplo de los carbohidratos, la sustitución de grasas saturadas por comidas de alto índice glicémico aumentaba el riesgo, mientras que aquellas de bajo índice glicémico (frutas, verduras, legumbres, granos…) reducían el riesgo. Para los matices recomiendo leer el estudio, que sin embargo si concluía sin demasiado lugar para las dudas de los riesgos asociados con las grasas trans. Un excelente resumen divulgativo es este artículo de Vox.
En cuanto al segundo, simplemente parece que la relación entre el colesterol de un alimento y sus efectos en el colesterol de la sangre no son simples, y que otros muchos factores tanto genéticos como de estilo de vida influyen en la síntesis endógena de colesterol, un factor con mucho más importante. Por la evidencia que se llevaba acumulando desde hace tiempo en esta dirección, la FDA optó por quitar el colesterol de la lista de nutrientes «malotes». ¡No me veréis coincidir con algo que dice la FDA con frecuencia!
Como referencia, críticos de la «diet-heart hypothesis» en nutrición como Whole Health Source (@whsource, recomendando seguirle en twitter si tienes el más mínimo interés en nutrición) aceptan sin problemas el enlace entre colesterol sanguíneo y riesgo cardiovascular, y centran su crítica en que la cantidad de grasas saturadas en la dieta importan poco para el primero.
-Hay correlación, pero esta no es causal: Seguramente falso
Warning: Parte más larga.
-Resumen: Los estudios de aleatorización mendeliana y genómica, con bastante poder para resolver los problemas de causación inversa y variables de confusión endémicas de la epidemiología y la nutrición, encuentran que variantes genéticas asociadas con mayor LDL en sangre están relacionadas más enfermedad cardiovascular (pero no necesariamente al revés). El efecto protector del HDL no se encuentra en estos estudios, insinuando que es un indicador no causal de protección. Otros estudios como la efectividad de fármacos(que admito inconsistente/heterogénea) correlacionando con la cantidad de LDL que logran reducir y la covarianza a través del tiempo entre colesterol en sangre y riesgo cardiovascular dan apoyo a la idea de la causalidad.
El germen de esta entrada empezó cuando me puse a leer un péiper del bueno de Pickrell (@joe_pickrell en el tuiters) y su equipo , “Detection and interpretation of shared genetic influences on 42 human traits” un currazo con el fin de identificar variantes genéticas detrás de más de un rasgo o riesgo de un resultado, un fenómeno viejuno conocido como pleiotropía. Supongo que lo principal es repasar los distintos tipos de causación genética y en qué nos ayudan a discriminar, con un par de ejemplos.
Ejemplo 1:
Empecemos con un caso que es probable que muchos lectores conozcan, el de la fibrosis quística. Sin entrar en detalles, diversos defectos del gen CTFR resultan tanto en problemas pulmonares como en frecuente esterilidad masculina. Siendo A una versión mutada de este gen, I) la enfermedad pulmonar y II) la esterilidad, sabemos que el modelo causal sería algo así
- I) <- A – > II)
Debido a que por nuestro conocimiento de la fisiología humana sabemos que los problemas pulmonares no causan esterilidad, sino que CFTR es también una proteína importante en los conductos seminales deferentes.
Ejemplo 2:
Supongamos que tenemos una población con marcadores genéticos asociados a un mayor IMC. Estos, a su vez, a igualdad de condiciones, se encuentran en un riesgo incrementando de diabetes, mientras que lo opuesto no ocurre.Lo cual nos daría apoyo para un modelo causal como este, donde A son los marcadores asociados a mayor peso, I es ganar kilos, II es el riesgo de diabetes y B es una variante totalmente distinta que afecta al riesgo de diabetes.
A -> I) -> II) <- B
Podría dar más ejemplos(hay variantes que suben el riesgo de todas las enfermedades autoinmunes, podría esbozar un A-> I, II, III… LII) pero creo que estos son suficientes para el caso que nos ocupa.
Muchos estudios de genómica y en particular un diseño llamado aleatorización mendeliana (Mendelian randomization, a veces mal traducido como randomización mendeliana, en honor al poco conocido monje Mendel que inventó los genes) intentan penetrar a través de la jungla de variables de confusión y causalidad inversa que reinan en epidemiología. Una buena referencia para informarte exhaustivamente de este método es Up to date: Mendelian randomization, una no tan perfecta pero en español sería Aleatorización mendeliana: presente y futuro de los estudios epidemiológicos en cardiología. El caso aquí es comprobar si variantes asociadas A asociadas a distintos valores del perfil lipídico de los pacientes I) están relacionadas con la mortandad cardiovascular II).
Los resultados en el caso de la LDL han sido mayormente positivos. Es decir, una variante génica que te sube LDL te da más riesgo de ataque al corazón.
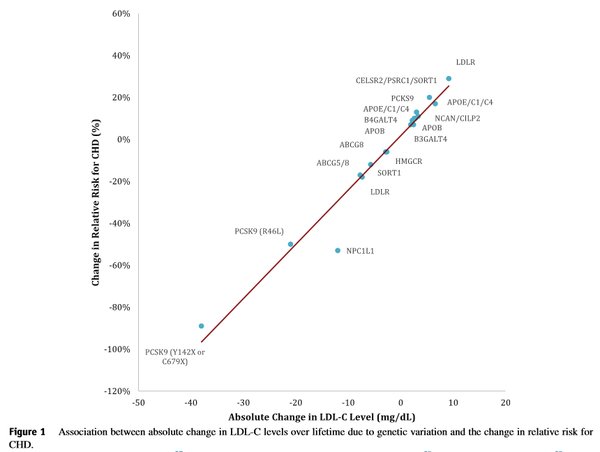
La tendencia es lineal: En la imagen puedes ver variantes raras, estas están mejor identificadas en su mecanismo biológico y su fisiología es coherente con lo que esperaríamos de ser la hipótesis del colesterol cierta.
Algunos críticos opinan que no se pueden extrapolar estos resultados genéticos a la población general. Esto tal vez tuviese fundamento en los tiempos en los que solo conocíamos la hipercolesterolemia familiar, en el que mutaciones como ausencia total de receptores dando obvios problemas fisiológicos y niveles de LDL en torno a 350-550 mg/dL para heterocigotos y 650-1000 mg/dL para homocigotos sonaban claramente a extremos exagerados. Cuando mutaciones de efecto moderado siguen prediciendo más o menos de forma lineal el riesgo cardiovascular, esta crítica es menos convincente. Las variantes comunes, ponderadas como puntuaciones poligénicas basadas en muchísimos SNP de efecto pequeño, también muestran un poder predictivo para todo el colesterol no HDL y el riesgo de accidentes cardiovasculares.
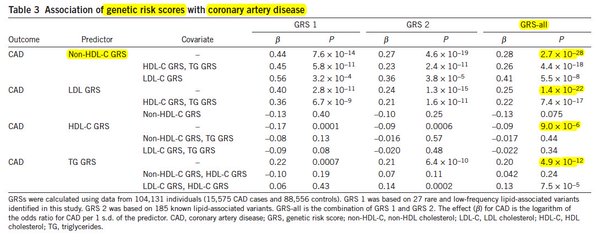
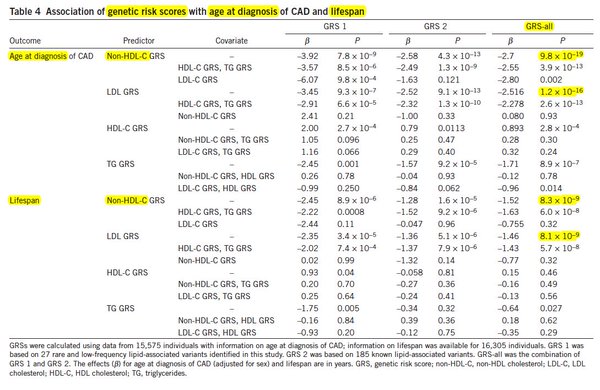
Sacado de Helgadottir et. al 2016. GRS1 es la primera puntuación poligénica basado en 27 variantes raras y de baja frecuencia, GRS2 sacada a partir de 185 genes más comunes y de efecto más pequeño. Ambas predicen mortandad por enfermedad coronaria, edad en la que esta es diagnosticada y esperanza de vida. El material suplementario tiene otras formas de cuantificar el efecto para aquellos poco familiares con la β.
A esto añadiría la evidencia farmacológica de Ridker et. al, 2016 los autores mismos admiten que la efectividad de las estatinas es inconsistente, pero cuanto más LDL bajan más efectivas parecen ser.
Por contra, la variación en HDL no parece ser un predictor causal. Es decir, aunque efectivamente es un indicador de protección vascular, lo es de la misma manera que las canas predicen problemas de salud por estar asociadas a la edad y no por ser tóxicas. En este sentido la «narrativa clásica» también se equivocaba, el «colesterol bueno» no es tal, y sabemos esto porque:
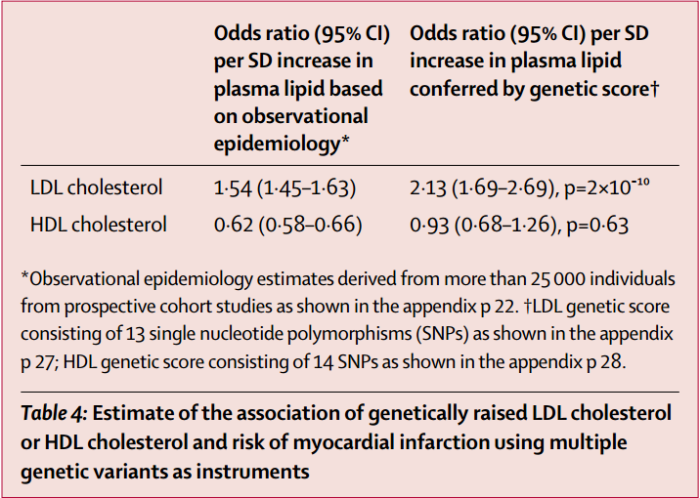
A la izquierda, los estudios epidemiológicos convencionales, menos sensibles a detectar causalidad, mostrando más riesgo con LDL y menos con HDL. A la derecha, puntuaciones genéticas para niveles de LDL y HDL, el primero es todavía más alto, mientras que el segundo pasa a no ser significativo(el intervalo toca el 1 y el valor p es muy superior a 0.05) Sacado de Voight et. al, 2012

Resumen de otros estudios. El último, Zanoni et. al 2016 mostraba que es bien posible tener más riesgo de infarto de miocardio por una mutación que causa una subida en los niveles de HDL en sangre.
Apoyando esto está el hecho de que las intervenciones farmacológicas intentando subir los niveles de HDL no han tenido éxito. La literatura solo en el tema del HDL es muy extensa. A cualquiera interesado le recomiendo The High-Density Lipoprotein Puzzle: Why Classic Epidemiology, Genetic Epidemiology, and Clinical Trials Conflict? como resumen del desacuerdo de distintos enfoques y Can We Make High-Density Lipoproteins Great Again? para una defensa de que lo que importa(causalmente, como diana de terapias) es la funcionalidad del HDL y no su cantidad.
Una persona razonable puede dejar de leer la larga entrada aquí. El resto son matices, comparaciones y objeciones a estudios concretos que los escépticos del colesterol sacan con frecuencia.
-Otros factores de riesgo son más importantes: inflamación, ejercicio, salud pública, etc. : Parcialmente cierto, por supuesto, pero el colesterol es muy importante
Resumen: Esto ya entra en asuntos de análisis de coste-beneficio, preguntándonos cuánto importa y no si lo hace. Bajar LDL e inflamación están asociados a menor riesgo cardiovascular, juntos es todavía mejor, otros estudios nos dan motivos para pensar que se trata de un factor importante, tal vez el que más.
Empezaré citando un estudio de Tromsø, Noruega, examinando los archivos sanitarios de casi 30.000 personas de 25 años o más. Encontraron que tras ajustar por edad y sexo, el riesgo de enfermedad coronaria había bajado una media de 3% por año entre 1994 y 2008. El 66% de este descenso parecía asociado a la disminución en factores de riesgo, de los cuales un 32% covariaba con un descenso de 14% en el colesterol medio en el perfil lipídico de los pacientes, 14% por cambios en presión sanguínea, 13% por menos fumadores y 9% por mejor actividad física, quedando el restante 34 sin explicar. Se trata de un seguimiento muy sugerente que aislado no serviría para establecer causalidad, pero es un ejemplo del colesterol como factor de riesgo que sería posible modificar con éxito e impacto relativo grande. Otros estudios muestran que tanto el LDL como el riesgo inflamatorio son objetivos encomiables para reducir el riesgo, pero que conseguir ambos es todavía mejor.
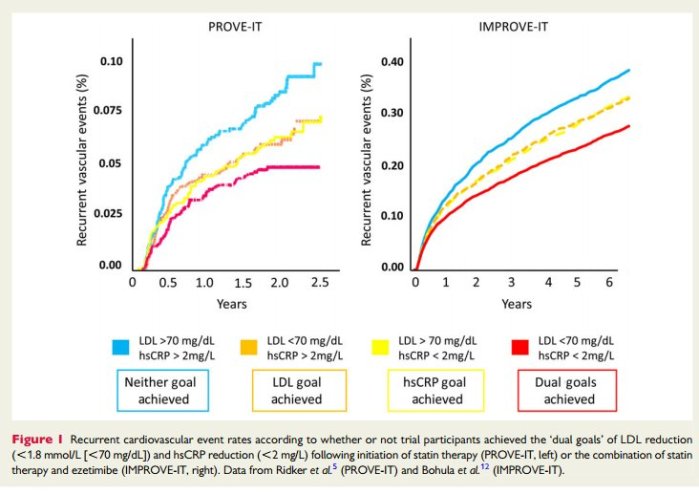
Edición (04/09/2016): Pero estos otros factores de riesgo epidemiológicos son siempre (cuando realmente tienen un efecto) exhacerbantes. Es decir, empeoran la situación y aceleran los problemas derivados de un perfil lipídico poco sano en sangre, que es el factor causativo inicial. Esta es la conclusión de la revisión: The central role of arterial retention of cholesterol-rich apolipoprotein-B-containing lipoproteins in the pathogenesis of atherosclerosis: a triumph of simplicity
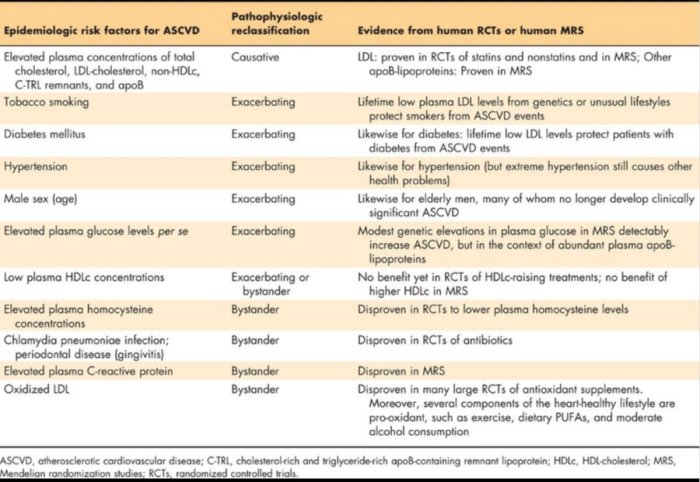
Los mismos métodos citados en la sección anterior dan apoyo al LDL y en general a toda la fracción no-HDL como causal en el riesgo cardíaco dan apoyo a la asociación de la insulina(no la glucosa en sangre) como factor de riesgo, pero el efecto es pequeño. 1.06 o +6% por cada SD en riesgo poligénico. Cómparese con el 2.13 para el riesgo poligénico de concentración de LDL en sangre de la sección anterior. (fin parte nueva de Edición (04/09/2016)
En el asunto de intervenciones de salud pública, un cambio reciente ha sido tener como objetivo la educación y los niños en las intervenciones, después de ver lo difícil que es cambiar las conductas ya establecidas en un adulto. Los resultados, aunque imperfecto, son motivo de un optimismo cauto: véase por ejemplo Moving Countries Toward Healthier Lifestyles así como los estudios de intervención que citan en el caso concreto al que se refiere. Esto va en la línea de las llamadas a la prevención de la arteroesclerosis desde que se es muy joven
Hará falta más (no ayuda a mantener una dieta sana el bombardeo constante de publicidad de comida basura al que se ven sometidos muchos jóvenes, por ejemplo) pero ya trataré eso en futuras entradas sobre la obesidad en general.
Por último, ya mencionamos que es el LDL oxidado el que tiene riesgo de acumularse en la pared de la arteria. Para acabar con los ROS el mejor antioxidante conocido es más ejercicio, y esto parece particularmente cierto en las personas cuyo riesgo cardiovascular procede del estrés. Así que cualquier cosa que promueva una población menos sedentaria reducirá el riesgo cardiovascular, obviamente. Y no, abrir un nuevo gimnasio en el barrio no vale.
-Lo importante es el tamaño de partícula y no el LDL en sí: Aún discutido, no invalida el poder predictivo de LDL sin más
Alguna vez podrás leer que lo importante no es la concentración de LDL en sangre (LDL-C) sino el tamaño de partícula (LDL-P). Aunque es cierto que a veces se encuentra que este último es mejor predictor que el primero, más frecuentemente medido, ninguno de estos estudios invalida los resultados ya comentados sobre LDL-C. Aquí admitiré no saber explicarlo mejor de lo que otros ya lo han hecho. Para una defensa didáctica de la importancia de esta diferencia, haz click aquí. Para un texto menos didáctico pero bien corto defendiendo que tanto tamaño como concentración importan y aportan a la arteroesclerosis de forma independiente, aquí.
-Los niveles de colesterol “naturales” son muy altos, más de lo que hoy consideramos sano, y es improbable que la evolución dejase pasar de ser tan arriesgado para la salud: Seguramente falso, en algunos usos falaz
Resumen: La mayoría de las fuentes encuentran que los cazadores recolectores tienen niveles de colesterol en sangre más bajo que nosotros. Los niveles en un occidental no tienen precedente en el resto del reino animal.
Esto es simplemente falso en las fuentes que me parecen más rigurosas. Un análisis de evolución comparativa arrojaba estos resultados, comparando tanto distintas culturas como animales salvajes:
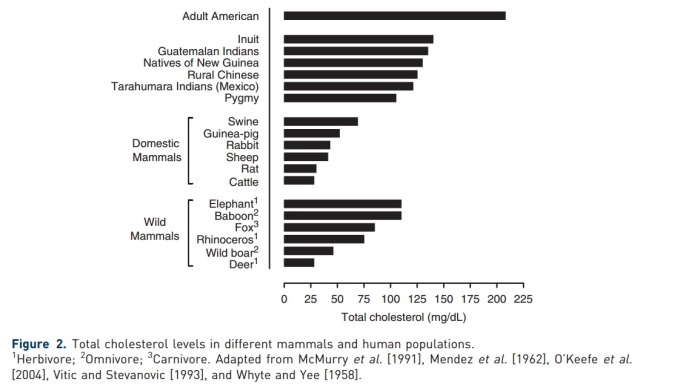
Puedes estimar que los valores de LDL serían la mitad de lo que dice la barra. En animales salvajes, donde la arteroesclerosis está simplemente ausente, y en cazadores recolectores de sociedades no industrializadas, los niveles son casi la mitad de bajos que el del yanqui (o español) medio. Es importante tener en cuenta el animal del que estamos hablando: los herbívoros tienen problemas para convertir el colesterol de la dieta en ácidos biliares y sufren arteroesclerosis fácilmente con el colesterol de la dieta, los animales carnívoros hacen esta conversión más eficientemente.
Un ejemplo de alguien que sostiene que los niveles evolutivos de colesterol eran altos es @muscleblog, en su foro donde usa el nick fisio. Antes que nada pido disculpas de antemano si ha cambiado de opinión, después de todo el post pronto cumplirá 3 años, pero en este caso las propias referencias que da refutan su sugerencia:
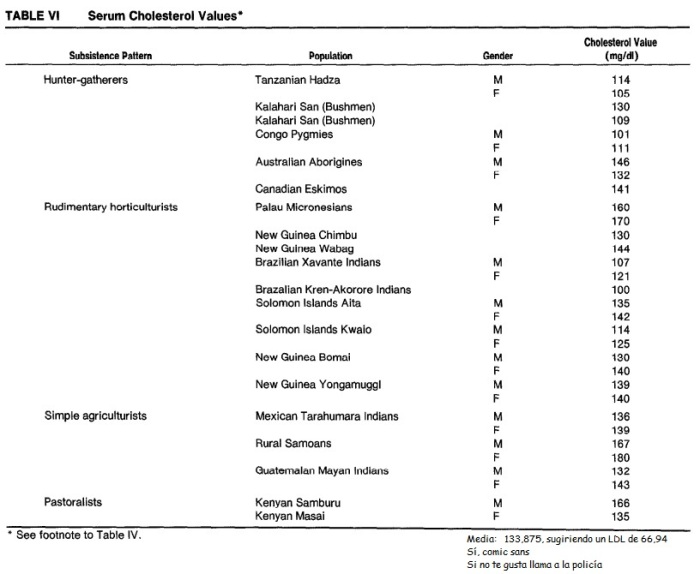
Tabla de la primera referencia en el post del foro, mostrando niveles de colesterol entre los cazadores-recolectores inferiores a los nuestros

Texto inferior a la tabla antes mencionada, explicando cómo la occidentalización causó la aparición de arteroesclerosis y problemas de corazón antes casi inexistentes en varias culturas.
Me gustaría dejar claro lo que no estoy haciendo. Esto no se trata de la falacia naturalista. Si la forma de solucionar los problemas del colesterol incluyese degollar cachorritos robot en una sopa de acelgas transgénicas, me lanzaría a ello sin dudarlo. Simplemente parece que realmente existen las llamadas «enfermedades de la civilización» que sufrimos a cambio de no tener que cazar nuestra comida (y la mortandad asociada) y otros beneficios de la medicina moderna que no están en cazadores-recolectores como los antibióticos. Parte de esto tiene pinta de ser por nuestra mayor supervivencia a edades avanzadas, pero otra parte parece realmente unido al estilo de vida y la dieta, y no a la longevidad.
Dicho lo cual, las fuentes posteriores que da muscleblog (el blog Perfect Health Diet) se quejan de la falta de fuentes de O’Keefe et. al 2004 a la hora de asegurar que los cazadores-recolectores tenían niveles de LDL bajos. Por suerte el gráfico de barras original y la tabla que me ha proporcionado el propio muscleblog dan bastantes fuentes, bastantes más que los pocos casos posteriores en los que se intentan defender niveles superiores a 200mg/dL.
En cuanto a su segundo post, no puedo acceder al tercer link, pero el cuarto, «Paleolitic Nutrition: 25 years later» cita el conseguir valores de colesterol sanguíneo y el ratio LDL/HDL muy bajos como una de las virtudes de la «paleodieta», y explica el mecanismo por el cual creen que esta la consigue a pesar de los niveles de colesterol altos en la dieta.
–Estudio Noruego HUNT2 demuestra que el colesterol no es peligroso, incluso protector en mujeres: Falso.
Resumen: Los autores cometieron un error al calcular el riesgo en cada intervalo de colesterol sanguíneo y mortalidad, que dos cartas al editor han señalado y de momento sin respuesta por parte de los autores .
Aquí parece que por increíble que parezca los autores no analizaron sus datos bien y comentario un error de cálculo: para los 4 intervalos incrementales de colesterol esta crítica señalaba que los riesgos deberían ser 1.0, 1.6, 2.5 y 3,5 para hombres (en lugar de los 1.00, 0.8, 0.87 y 1.05 reportados) y 1.0, 2.2., 4.0 y 5.5 para mujeres(ni rastro del supuesto efecto protector del colesterol moderadamente alto para mujeres)
Una crítica un poco más elaborada pero igualmente breve aquí.
-Schadeva et. al 2008: Mitad hospitalizados por enfermedad cardiovascular tenían colesterol bajo: El propio estudio citado refuta esta interpretación.
Resumen: El nivel «bajo» de este estudio era 100mg/dL y los autores lo usaban como prueba de que había que reducir la cantidad considerada peligrosa. Había más ingresados con 130mg/dL que con 70mg/dL
Este es un caso curioso: el propio autor parece mosqueado con el uso de este estudio por parte de los «escépticos». Primero, que la mitad de los hospitalizados tuviesen colesterol «bajo»(en otro contexto sería difícil cazar a muchos de los escépticos aceptando menos de 100 mg/dL como tal) es totalmente compatible con la proporción de enfermedad coronaria atribuible al colesterol alto(un tercio). Además con una muestra sesgada como lo es una cohorte de hospitalizados de la que solo algunos tenían datos.
Basta leer el abstract del artículo para darse cuenta de que es una interpretación cogida por las pinzas, de todas formas: los autores llaman a reducir el LDL sanguíneo considerado peligroso y documentan que el 17.6% de los pacientes tenía un nivel inferior a 70 mg/dL y el 27,9% más de 130mg/dL, así que de todas formas los datos del estudio muestran una asimetría a favor de la idea del LDL alto como factor de riesgo.
-Perjuicios de tenerlo bajo: Hay poca evidencia de que existan, a menos que sean causados de por sí por una patología(como problemas de hígado)
Resumen: Personas con Hipobetalipoproteinemia, con niveles de colesterol muy bajos (<centil 5 o menos de 15mg/dL) no parecen tener efectos adversos en su salud, contrastando los casos de hipercolesterolemia.
Hay varios estudios mostrando que, al contrario que el colesterol y/o LDL genéticamente muy alto, el muy bajo no está asociado a problemas de salud sino a menos accidentes cardiovasculares y mayor longevidad. Por desgracia muchos de estos estudios tienen una muestra muy pequeña, haciendo difícil extrapolar a la población general. Una honrosa excepción es Glueck et. al 1997, con dos cohortes de 772 bomberos y 1479 hombres adultos.
¿Cuándo es LDL bajo una mala señal? Generalmente cuando va acompañado de problemas de hígado graso, malnutrición, esteatorrea o deficiencias de vitaminas liposolubles que también causan problemas de propiocepción y visión en la oscuridad. Sin embargo, por sí mismo no parece peligroso. Para más detalles podéis leer la sección «evolutiva» más arriba.
Edición (04/09/2016): Un nuevo estudio da más fundamento a esta preocupación: el mismo método de asociaciones por cambios muy pequeños de riesgo genético que demuestra asociación causal entre LDL y triglicéridos sanguíneos con enfermedad coronaria (y ausencia de relación causal del HDL) ahora muestra que una cantidad alta de los tres protege contra la diabetes tipo 2. Esto ya entra en el campo de los trade-offs. Siendo un factor tan importante, el causal que inicia la cascada de los demás, es razonable querer reducir las concentraciones nocivas del perfil lipídico sanguíneo, pero debería conjuntarse esto con la mejor prevención posible de la diabetes tipo 2 para contrarrestar este riesgo adicional, cosa que hoy por hoy en los países desarrollados, er… ups.
-Ravnskov et. al 2016 mostró que en los mayores no hay asociación entre colesterol y mortalidad en ancianos/ Es distinto en mayores: Toda la pinta de ser falso
Resumen: De nuevo, los estudios observacionales con muestras no representativas cuentan una historia y los estudios más sensibles a la causalidad otra.
Los colegas de Oxford ya hicieron una crítica al artículo que decía no encontrar relación alguna entre colesterol y mortalidad en ancianos. Incluye tanto quejas estadísticas (dos tercios de la muestra provienen de un estudio sin corrección multivariante cuando dijeron que no incluirían estudios así) como del campo específico (no se comprobó HDL, algunos problemas de salud disminuyen el LDL en edades avanzadas, etc.) Remarcaré:
-Por este motivos y otros esta cohorte sufre del fenómeno llamado sesgo del superviviente: una persona que ha superado los setenta años y sin embargo tiene LDL alto muy posiblemente tenga otros indicadores de salud positivos, mientras que sus colegas menos resistentes simplemente se quedaron por el camino.
-Apoyando esta interpretación, LDL cholesterol still a problem in old age? A Mendelian randomization study mostró que mayor riesgo genético de LDL-C alto contribuye a mayor mortalidad incluso en la ancianidad. De nuevo, los estudios de aleatorización mendeliana son más sensibles a establecer causalidad.
Ha de notarse que el tamaño de efecto de este último estudio era bastante menor que en los anteriormente citados. Es posible que haya ciertas diferencias en como distintos niveles de lípidos sanguíneos son metabolizados y afectan a alguien según la edad: después de todo la hipótesis clásica del colesterol enfatizaba exposición a lo largo de la vida, no al final de esta. Una revisión para aquellos interesados en el tema es Cholesterol metabolism: A review of how ageing disrupts the biological mechanisms responsible for its regulation.
-La hipótesis del colesterol es enteramente una campaña de marketing para vender estatinas: Físicamente imposible
Resumen: El consenso científico es previo a la salida al mercado de la primera estatina.
A veces me quejo de que los enemigos de las farmacéuticas pecan de atribuirles demasiado poder(aunque muchas veces coincidiré en sus acusaciones de maldad) y este es un ejemplo. En 1985 un comité de expertos mostró su acuerdo en la hipótesis del colesterol. En 1987 salió al mercado la primera estatina, MEVACOR™®©, originalmente un compuesto natural y sin transgénicos sintentizado por los champiñones ostra. Entre los muchos poderes de las grandes farmacéuticas no está, aún y que yo sepa, el de viajar en el tiempo[cita requerida]

«¡Rápido, Marty, si no conseguimos disparar las ventas de las estatinas en esta línea temporal, nunca nacerás!»
-Bueno, vale, pero las estatinas hacen más mal que bien: No me pronuncio.
Resumen: Las estatinas son imperfectas y es posible que en lo neto, dañinas. Este no es el tema central de esta entrada. Hay alternativas.
Este es un tema que sinceramente me traería sin cuidado de no ser por la insistencia de la gente cuando les dije que iba a hacer una entrada sobre “el mito del mito del colesterol”. Pedí referencias sobre el mito del colesterol, y me pasaron 4 contra las estatinas.
Empecé a curiosear del tema, y encontré Statin Adverse Effects
A Review of the Literature and Evidence for a Mitochondrial Mechanism. Soy un poco friki de todas esas movidas moleculares en torno a las mitocondrias, y lo abrí con ilusión, pero al notar que tenía nada menos que OCHOCIENTAS NOVENTA Y TRES referencias salí corriendo en dirección contraria. Puede que lo lea, pero después del trabajo para todo lo anterior me niego a hacer un análisis exhaustivo de todo eso para ver quién tiene razón aquí. Las farmacéuticas todavía no me pagan lo suficiente, lo siento.
Sí que me gustaría destacar que cualquier análisis de estatinas y mortalidad por otras vías debería ser a largo plazo, algo que algunos críticos de estudios recientes que he citado como el IMPROVE-IT deciden ignorar.
De todas formas, incluso dentro de la farmacología se están investigando otras vías. En esta referencia podéis leer sobre otro tipo de fármaco con un mecanismo distinto. La historia de los fármacos que intentan emular la mutación africana del PCSK9 también me parecen destacable, hasta bonita, por ser una mutación benigna, de gran efecto, y mostrar la importancia de muestras diversas e inclusivas en genómica.
Edición (04/09/2016): Sobre este tema he encontrado después de escribir esta sección, nuevas referencias. La primera me obliga a moderar mi optimismo sobre los inhibidores de la PCSK9 como alternativa médica: no son efectivos a nivel de coste-beneficio, ni de lejos.
La segunda me parece una referencia muy válida para entender por qué el panorama no mejora: Why So Few New Cardiovascular Drugs Translate to the Clinics
Tercero, otra línea de investigación sugerente pero por ahora poco explorada es la posibilidad de que sea la variabilidad en LDL en sangre y no sus niveles absolutos lo que tenga efectos perjudiciales neurocognitivos. Esto explicaría resultados inconsistentes en el campo de la intervención y nos da una variable más con la que ser prudentes con cualquier intervención, sea farmacológica o no.
Conclusión:
Negar que el LDL o simplemente el colesterol no HDL son marcadores de riesgo para problemas cardíacos y de mortalidad hoy día no es tarea fácil. Requeriría:
-Explicar por qué mecanismo pleiotrópico absolutamente todas las variantes genéticas que predisponen a una aumentan el riesgo de la otra
-Explicar por qué covarían en muestras supranacionales
-Ofrecer un mecanismo o fenómeno alternativo capaz de bajar el colesterol o LDL sanguíneo, explicando en un ejemplo el 30% de la reducción en problemas cardíacos, más que reducciones en presión sanguínea, tabaquismo o sedentarismo, sin papel causal de estos dos en ningún momento
Entre otros. Esto no significa que no haya otros factores más importantes en la salud, claro, solo defiende contra declaraciones de otros todo lo anteriormente citado como importante.
También muestra que, contra los cacareos de algunos frente a uno de los estudios que he mencionado más arriba, la ciencia sí se autocorrige. El colesterol bueno se consideraba tal de forma causal, con referencia directa a su cantidad, y ya no lo hace. El colesterol se consideraba un nutriente perverso por el cuál debías evitar huevos en tu dieta, esto ya no es así. Lo mismo aunque con menos rotundidad se aplica a las en su día demonizadas grasas saturadas. Sin embargo algunas cosas simplemente son ciertas, y resisten el paso de las décadas con intentos cada vez más fuertes de falsarlas.
Si te ha gustado esta entrada, siempre puedes seguirme en twitter. Si quieres contribuir a más contenido en este blog, puedes hacerte donante en Patreon o ko-fi.
